Receber o resultado de endoscopia digestiva alta com termos como gastrite, esofagite ou esôfago de Barrett é muito comum. No entanto, na maioria das vezes, esses diagnósticos causam dúvidas, pois o laudo traz linguagem técnica e, sem contexto, ela dificilmente faz sentido para quem não é da área da saúde.
Entender o significado de gastrite, esofagite e esôfago de Barrett ajuda o paciente a chegar à consulta com as perguntas certas, além de gerar tranquilidade. Veja abaixo o significado de cada diagnóstico, com explicação do laudo de endoscopia para os achados e quais fatores exigem atenção:
Apresentar alterações na endoscopia não significa que o paciente tenha algo grave em curso. Esse termo significa que o exame cumpriu o papel de identificar o que merece atenção – e, com base nesses resultados, médicos podem encaminhar o paciente para o melhor tratamento.
Após receber esses resultados, o ideal é buscar ou retornar ao gastroenterologista para contextualizar os achados e entender o quadro clínico completo. Quando se trata de endoscopia, inclusive, algumas condições são mais comuns de aparecer. É o caso de gastrite, esofagite e esôfago de Barrett, que explico abaixo:
A gastrite é um dos achados mais frequentes em exames de endoscopia digestiva alta. O termo “gastrite” indica que há sinais de inflamação no estômago, que pode ser leve, moderada ou intensa. O laudo também costuma informar a localização dela (antro, corpo ou fundo gástrico), bem como características visuais.
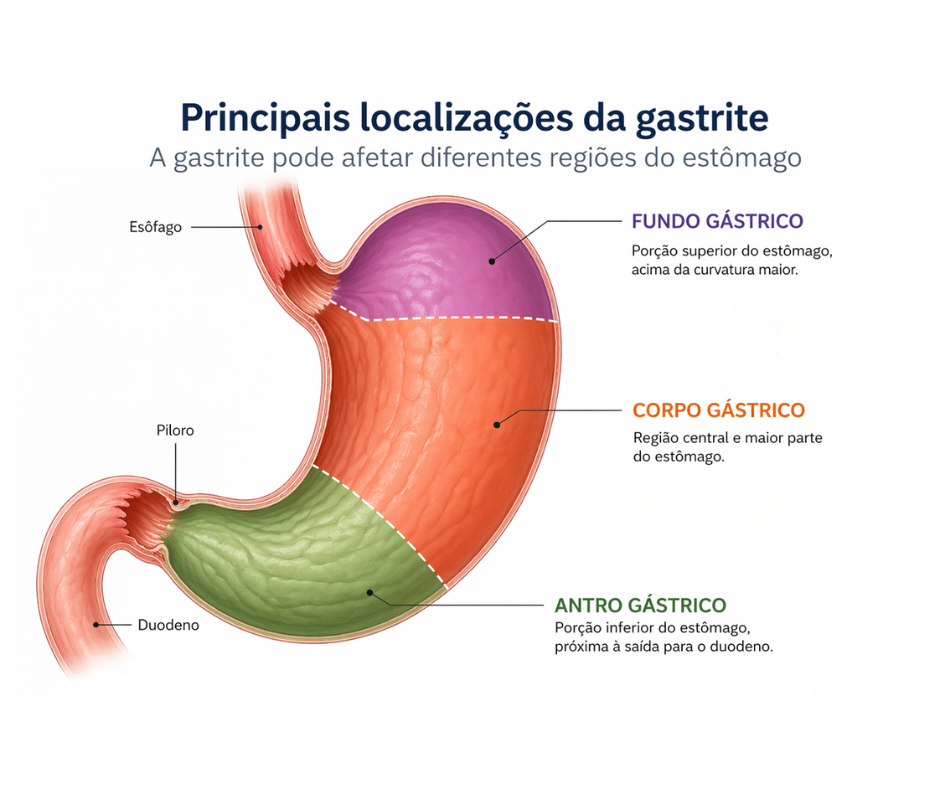
Os termos fundo, corpo e antro gástrico que aparecem no laudo da endoscopia referem-se à região afetada dentro do estômago.
Uma das causas mais comuns da gastrite é a infecção pela bactéria Helicobacter pylori (H. pylori), presente em uma parcela significativa da população e responsável, inclusive, por casos de gastrite crônica.
Além disso, outras causas podem incluir:
Na maior parte dos casos, a gastrite costuma ser resolvida com tratamento medicamentoso, além de ajustes na rotina e dieta.
No entanto, quando seus sintomas não são controlados ou não há intenção de tratamento, a gastrite pode evoluir para quadros mais graves. Entre eles, é possível destacar úlceras e condições que aumentam o risco de câncer.
Tratamento da gastrite deve ser direcionado à sua causa. Quando há infecção por Helicobacter pylori, está indicada a terapia de erradicação com associação de antibióticos e inibidor de bomba de prótons (IBP), conforme esquemas recomendados.
Nos casos não relacionados à bactéria, o manejo inclui o uso de IBPs ou bloqueadores de ácido para cicatrização da mucosa, além da suspensão de fatores irritativos, como anti-inflamatórios não esteroidais (AINEs), quando possível.
Medidas complementares são importantes, como cessar o tabagismo, moderar o consumo de álcool e ajustar a alimentação conforme tolerância individual. Estratégias de controle do estresse podem ajudar nos sintomas, embora não atuem diretamente na causa da inflamação.
Quando termos como esofagite ou refluxo aparecem no laudo da endoscopia, eles indicam que houve algum grau de agressão à mucosa do esôfago — geralmente relacionada ao retorno do conteúdo ácido do estômago.
A esofagite corresponde à inflamação dessa mucosa, sendo mais frequentemente causada pela doença do refluxo gastroesofágico (DRGE). No entanto, outras condições também podem estar envolvidas, como a esofagite eosinofílica, infecções ou até lesões provocadas por medicamentos.
Na prática, o laudo endoscópico ajuda a confirmar uma suspeita clínica já existente. Sintomas como queimação (azia), regurgitação ácida ou dificuldade para engolir costumam estar presentes e orientam a investigação.
O esôfago não tem a mesma proteção que o estômago contra o ácido gástrico. Sendo assim, quando a válvula entre o esôfago e o estômago não funciona corretamente, o conteúdo ácido retorna e agride a mucosa esofágica repetidamente. Com o tempo, essa agressão gera inflamação, erosões e, em casos mais graves, úlcera.
Nesse contexto, são considerados fatores de risco:
A gravidade da esofagite depende do grau. No laudo, o endoscopista classifica a esofagite de A (erosões pequenas e isoladas) a D (erosões extensas que comprometem grande parte da mucosa).
Todos os graus respondem bem ao tratamento clínico, que inclui mudanças no estilo de vida e medicamentos. Sendo que os graus C e D exigem acompanhamento mais rigoroso e, em alguns casos, investigação adicional para descartar complicações.
Em graus mais leves, medicamentos ajudam a reduzir a produção de ácido pelo estômago, reduzindo o refluxo e ajudando a mucosa do esôfago a se recuperar. Além disso, mudanças no estilo de vida também tendem a ajudar muito. Entre elas, é possível citar:
Já em casos mais graves, o monitoramento é essencial para entender a necessidade de realizar a cirurgia para refluxo. Nesse procedimento, o especialista reforça o esfíncter esofagiano (“válvula” que previne o retorno do conteúdo do estômago), sanando o refluxo e, assim, melhorando a esofagite.
Entre essas condições, o esôfago de Barrett é o achado que merece maior atenção. Trata-se de uma metaplasia, ou seja, uma alteração em que as células normais do esôfago (escamosas) são substituídas por células com características intestinais.
No laudo, é comum a descrição de “segmento de Barrett” acompanhado de uma medida em centímetros. Esse dado indica a extensão da área acometida e é fundamental para definir o risco e o plano de acompanhamento.
A principal causa é a doença do refluxo gastroesofágico (DRGE) de longa duração, especialmente quando não tratada adequadamente.
Alguns fatores aumentam o risco de desenvolver Barrett:
A exposição contínua do esôfago ao ácido leva à adaptação das células, resultando nessa mudança do revestimento.
O esôfago de Barrett é considerado uma condição pré-maligna, pois está associado a um risco aumentado de evolução para câncer de esôfago.
No entanto, isso não significa que todos os pacientes irão desenvolver câncer. Na maioria dos casos, trata-se de uma condição que pode ser acompanhada e tratada com segurança, principalmente quando diagnosticada precocemente.
O ponto mais importante é identificar se há presença de displasia — alterações celulares que indicam maior risco de progressão para lesões malignas. Nesses casos, o tratamento passa a ser mais ativo e direcionado.
O manejo do esôfago de Barrett envolve dois pilares: controle do refluxo e tratamento das alterações da mucosa.
O controle do refluxo pode incluir mudanças de hábitos, uso de medicamentos (como inibidores de bomba de prótons) e, em alguns casos, tratamento cirúrgico para reforço da barreira antirrefluxo.
Já o acompanhamento do Barrett é feito por meio de endoscopias periódicas e biópsias, com intervalos definidos conforme o risco individual.
Quando há displasia de alto grau ou lesões iniciais, o tratamento endoscópico passa a ser indicado. Entre as opções, destaca-se a Dissecção Endoscópica da Submucosa (ESD).
A ESD é uma técnica avançada que permite a remoção completa da lesão em uma única peça (ressecção R0), mesmo em áreas maiores ou mais complexas. Isso garante uma avaliação mais precisa do tecido e reduz o risco de recidiva quando comparado à mucosectomia (EMR), que frequentemente remove a lesão em fragmentos.
Por ser um procedimento minimamente invasivo, realizado por endoscopia, permite tratar lesões iniciais sem necessidade de cirurgia, preservando o órgão e promovendo recuperação mais rápida.
A escolha da melhor abordagem depende de uma avaliação individualizada, considerando o grau da lesão, sua extensão e as condições do paciente — motivo pelo qual o acompanhamento com um especialista em endoscopia avançada é fundamental.
Mais sobre o laudo de gastrite, esofagite e esôfago de Barrett
Na maioria dos casos, não. A gastrite é um achado bem comum e costuma responder bem ao tratamento na maior parte dos casos. Nesses quadros, o que costuma definir a gravidade é a causa da doença, que pode ser ocasionada por maus hábitos alimentares e estresse (geralmente leve) ou pela presença de H. pylori e outras alterações na endoscopia (mais desafiador).
Na maioria dos casos, sim. Isso porque a doença do refluxo gastroesofágico (DRGE) permite que ácido do conteúdo estomacal faça contato com a mucosa do esôfago, algo que, com o tempo, provoca a erosão desse tecido. Essa erosão é o que leva à inflamação que caracteriza a esofagite.
O esôfago de Barrett não é câncer, mas sim uma condição considerada pré-maligna. Isso significa que sua existência aumenta o risco de se desenvolver câncer no esôfago devido às alterações que as células desse órgão sofreram.